糖尿病外来
糖尿病疑いの方から、治療を継続されていて転居された方、病院への通院が困難となった方を受け入れています。
食事・運動療法指導、合併症対策指導、内服管理、注射管理まで幅広く対応します。
※1型糖尿病の方には対応しておりません。
生活習慣病の療養計画とは
当院では糖尿病・高血圧症・高脂血症の管理は療養計画書を作成し、現状・問題点・目標・実現可能な行動・投薬治療・食事運動療法についてご理解いただいた上で治療を行います。治療計画を立てるうえで重要な採血は初診時若しくは2回目の受診の際に行い、定期的に確認します。血圧測定・歩数計測・体重測定は可能な限り毎日行うことをお勧めします。通院中は生活習慣病管理料1若しくは2が算定されます。。
糖尿病は動脈硬化を悪化させて、様々な合併症を生じさせます。必要に応じHBA1c測定検査、尿検査、尿中アルブミン測定検査、心電図検査、リズム心電図検査、血管弾性検査(ABI/CAVI)等をお勧めします。
お気軽にご相談ください。
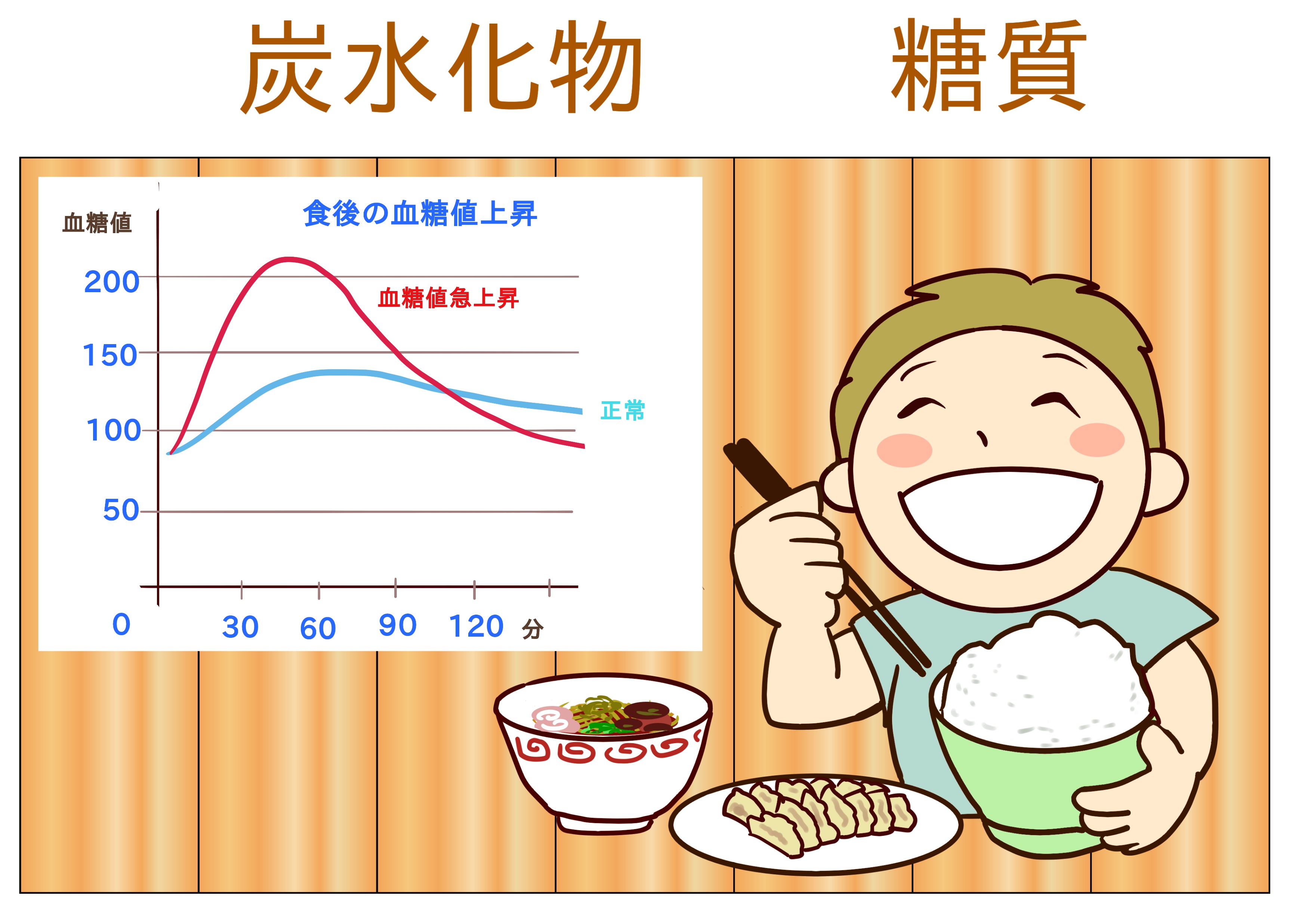
血糖値とは?
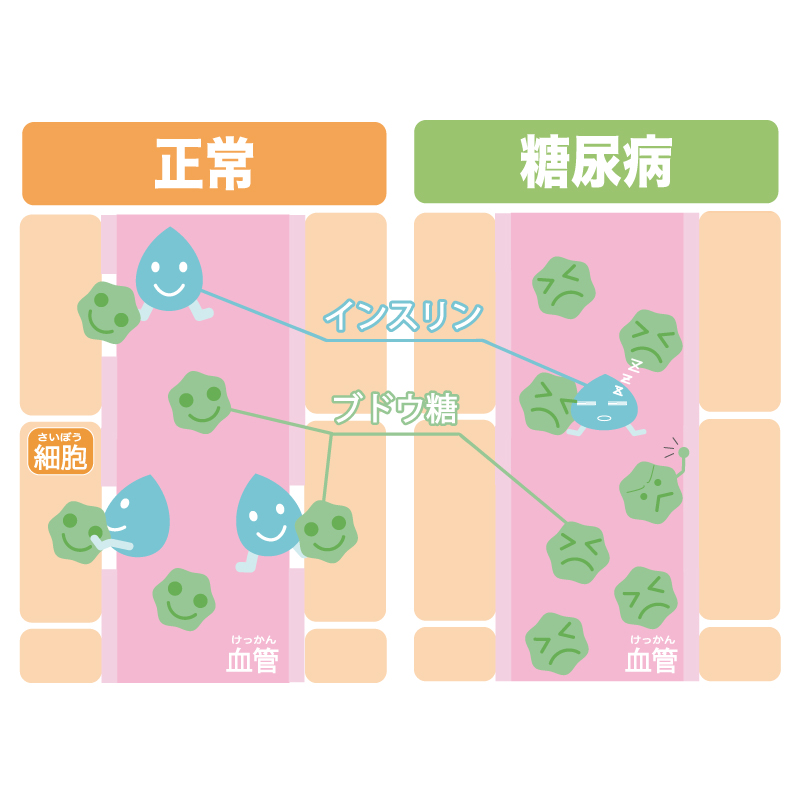
血糖値はどのように調節されている?
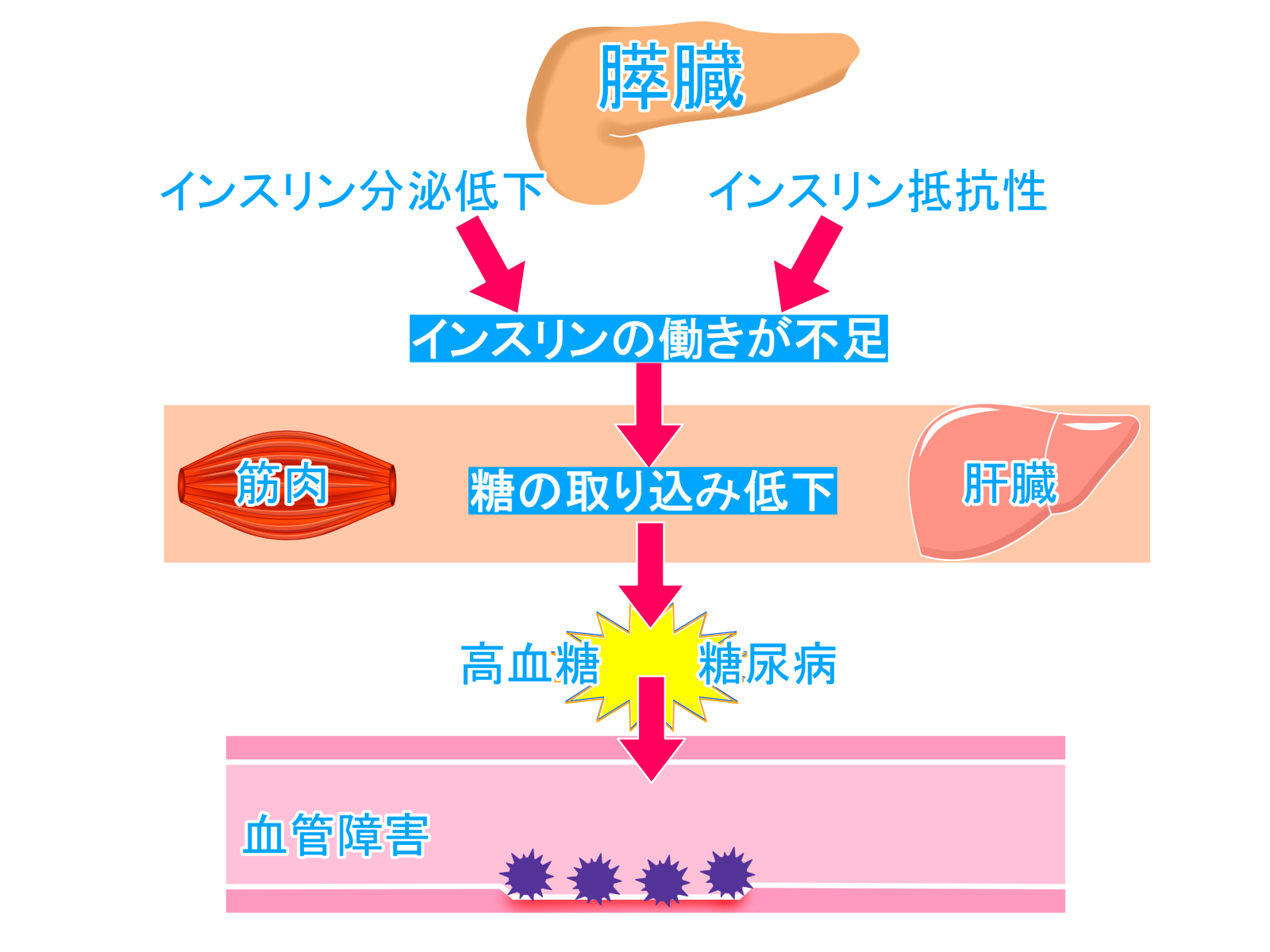
糖尿病はインスリンの作用不足
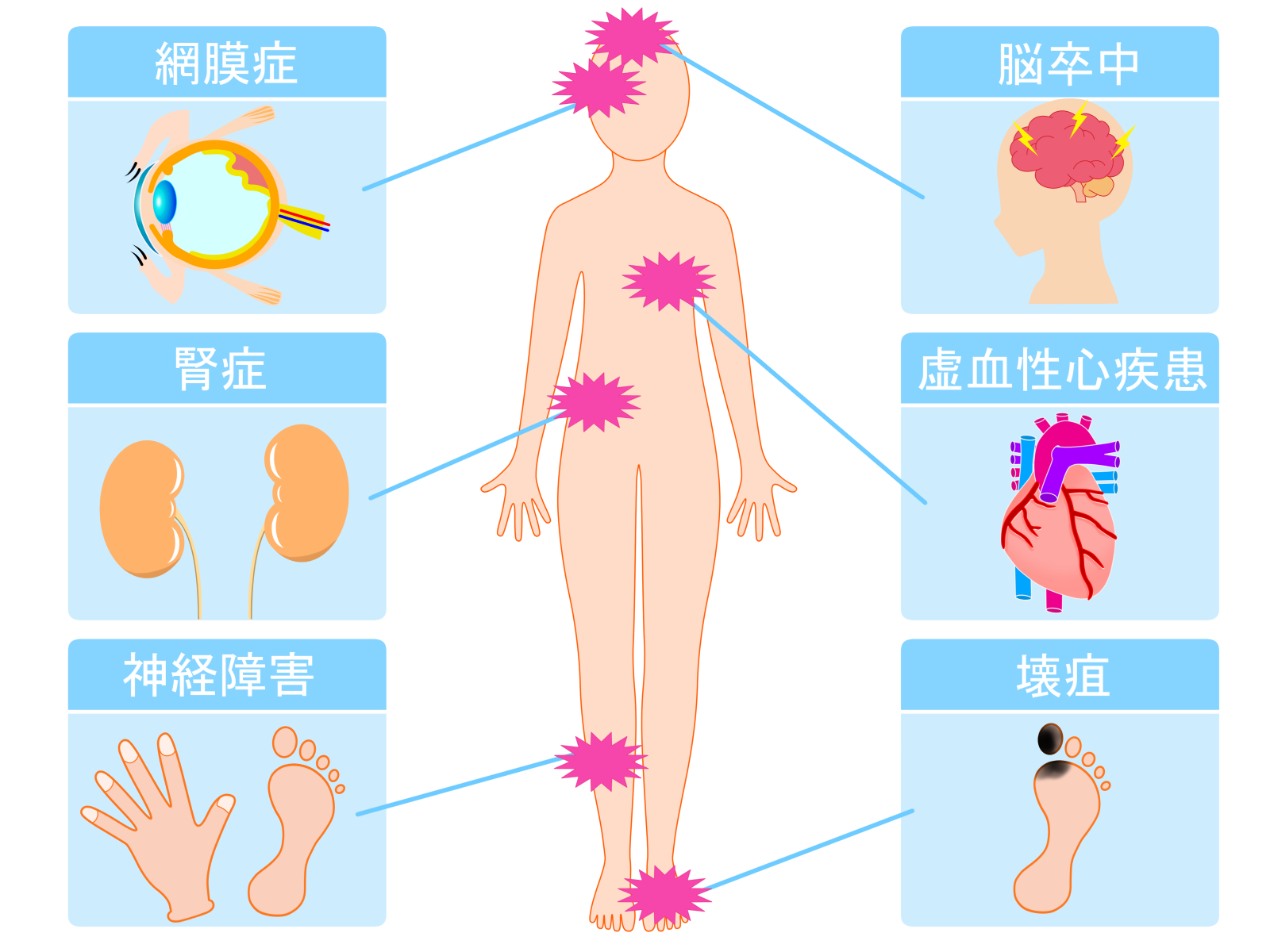
糖尿病の合併症とは?
血糖値が高い状態が長期間続くと、糖尿病の合併症が起こります。
高血糖は細かい血管を障害するため、眼底が障害を受ける網膜症、腎臓の働きが低下する腎症、足などにしびれや壊疽(えそ)を起こす原因となる神経障害を「糖尿病の三大合併症」と呼びます。
また、全身の太い血管の動脈硬化も進みやすくなるので、心筋梗塞、脳梗塞など命にかかわる重大な病気を引き起こす可能性が高まります。
糖尿病は当初は自覚症状がないため放置してしまう人も少なくありません。しかし、病気が進行すると徐々に合併症が起きます。
進行した網膜症は失明の原因となり、進行した腎症は透析導入の一因となります。糖尿病と診断されたら、早期に治療することで、合併症を防ぐことができるのです。
糖尿病と関係の深い病気
睡眠時無呼吸症候群便秘下痢癌感染症皮膚病歯周病骨粗鬆症認知症排尿障害勃起障害
糖尿病の治療について
食事療法・運動療法・経口薬物療法・注射薬があります。
いずれか一つを行うのではなく、食事療法を基本としてその方にあった運動療法を行い、必要に応じて経口薬物療法・注射薬を組み合わせます。
運動療法
運動をするとエネルギーが消費されるので血糖値が下がります。さらに長期に続けると、内臓脂肪が減って筋肉が増えるためにインスリン抵抗性が改善し、糖尿病だけでなく高血圧や脂質異常症も改善します。
どんな運動が良いの?
糖尿病の運動療法では、きつい運動をする必要はありません。ウォーキングやランニングなどの有酸素運動と、腹筋やスクワットなどの筋肉トレーニングを組み合わせて行うと効果的です。屋内でのストレッチやヨガもお勧めです。
体の負担にならない程度の強度で、毎日ないし1日おきで継続できるものを考えましょう。時間が取れない方は週1回でも構いません。日常生活の中に組み込めるよう工夫しましょう。
注意点
体調や気分がすぐれない時に無理に運動するのは好ましくありません。網膜症や腎症、心臓病などの重度の合併症が進行している場合は運動が制限される場合もあります。
運動を続けると、見た目にも若々しくなり、腰痛や肩こりの軽減、高齢の方にとっては転倒予防にもなります。
これから運動を始めようと考えている方はお気軽にご相談ください。
経口血糖降下薬(飲み薬)
様々な種類があり、2剤以上を併用すること、注射薬と併用する場合もあります。
① 膵臓に働く薬
1)スルホニル尿素薬(SU薬):膵臓を刺激してインスリン分泌を促進し、血糖値を低下させます。空腹時に低血糖を起こすことがあるので、患者さんごとに投与量を調節して処方します。
2)速効性インスリン分泌促進薬(グリニド薬):SU薬と同じようにインスリン分泌を促進しますが、作用が速く短い特徴があります。1日3回、食事の直前(5~10分以内)に服用する事で食後の血糖上昇を抑えます。
3)DPP-4阻害薬:小腸から分泌されるインクレチンという消化管ホルモンの濃度を高め、膵臓からのインスリン分泌を促進して血糖値を下げます。血糖値を上昇させるグルカゴンを抑制する効果もあります。副作用が比較的少なく、使用しやすい薬です。
②肝臓に働く薬
ビグアナイド薬:肝臓からの糖の放出を抑えて血糖値を低下させます。長期服用についての安全性が高く、安価なため、第一選択になることが多く、世界で最も多く使用されています。使用開始時に下痢や胃痛などの消化器症状が起きる場合があるので、少量から始めます。
③脂肪細胞に働く薬
チアゾリジン薬:脂肪細胞へ作用し、インスリン抵抗性を改善する事で血糖値を下げます。血糖値を長期に安定させる作用に優れますが、体重が増えやすく、食事・運動療法が欠かせません。
④消化管に働く薬
アルファ・グルコシダーゼ阻害薬(α GI薬):食前に服用する事で炭水化物の分解・吸収を遅らせ、食後の高血糖を抑えます。作用はマイルドですが、腹部不快感などの消化器症状があるので、少量から始めます。食事療法と併用すると減量効果も期待できます。
⑤腎臓に働く薬
SGLT2阻害薬:尿中へ排出するブドウ糖の量を増やし、血糖値を下げます。減量効果・降圧効果・脂質改善・臓器保護効果なども期待できます。利尿作用があるので、心不全治療にも応用されますが、尿路感染のリスクは高くなります。
注射薬
①インスリン注射薬
インスリンを直接注射して血糖値を下げるホルモン補充療法です。
自己免疫疾患によってインスリン分泌不全に至る1型糖尿病患者さんには毎日数回の自己注射が不可欠です。1型糖尿病患者さんに対しては、インスリンを自動注入する携帯型のポンプ療法もあります。当院では1型糖尿病患者さんの治療には対応しておりません。
2型糖尿病患者さんにおいても、経口薬で目標が達成できない場合や、血糖値が非常に高い場合に用いられます。
インスリン製剤には様々な種類があり、投与量のこまめな調節が必要なため、血糖自己測定(保険適応)を合わせて行います。
②GLP-1受容体作動薬
小腸から分泌されるGLP-1という消化管ホルモンと同じ働きをする注射薬で、主に食後の血糖値を下げます。
食欲を抑えて体重を減らす効果も期待されます。血糖自己測定(保険適応)は必須ではなく、週に一度注射する製剤もあります。
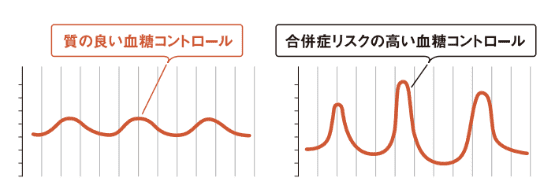
血糖測定の重要性について